BỆNH SUY GAN
Gan là một tạng lớn nhất và giữ vai trò quan trọng trong chuyển hoá, thải độc, tổng hợp chất dinh dưỡng, tạo mật… của cơ thể. Khi gan suy sẽ kéo theo sự ảnh hưởng đến hàng loạt các cơ quan khác.
Nội dung
1. Khái niệm về suy gan
1.1. Suy gan là gì?
Suy gan là tình trạng gan mất chức năng do tế bào gan bị tổn thương diện rộng và không còn khả năng đảm nhiệm các vai trò quan trọng của gan như:
- Tổng hợp protein, đặc biệt là các yếu tố đông máu.
- Chuyển hóa chất dinh dưỡng, hormon, thuốc và độc chất.
- Khử độc các sản phẩm chuyển hóa như amoniac.
- Duy trì cân bằng thể dịch, điện giải và nội môi.
- Tham gia vào chức năng miễn dịch của cơ thể.
1.2. Phân loại suy gan
Có hai loại suy gan: có thể xảy ra một cách đột ngột (cấp tính) hoặc là hậu quả của tổn thương gan kéo dài (mạn tính).
– Suy gan cấp tính là tình trạng mất chức năng gan xảy ra nhanh chóng, trong vòng vài ngày đến vài tuần ở những bệnh nhân không có bệnh gan trước đó. Nguyên nhân thường gặp: ngộ độc thuốc, viêm gan vi rút cấp, độc chất, viêm gan tự miễn.
– Suy gan mạn tính là hậu quả của quá trình xơ gan mất bù, khi mô gan bị thay thế bởi mô sẹo làm mất khả năng phục hồi cấu trúc và chức năng gan. Bệnh nhân có biểu hiện: cổ trướng, bệnh não gan, xuất huyết tiêu hóa do giãn tĩnh mạch thực quản, nhiễm trùng dịch báng. Có thể gặp suy gan cấp trên nền suy gan mạn khi có một yếu tố khởi phát cấp tính gây mất bù nhanh chóng và có thể kèm suy đa cơ quan.
2. Các nguyên nhân gây suy gan
Có nhiều nguyên nhân gây suy gan, việc xác định đúng nguyên nhân có vai trò quan trọng trong định hướng điều trị và tiên lượng bệnh.
2.1. Suy gan cấp
– Ngộ độc thuốc: dùng paracetamol quá liều là nguyên nhân hàng đầu tại các quốc gia phát triển. Một số thuốc gây độc gan khác: Thuốc chống lao: Isoniazid, rifampicin; Thuốc kháng sinh: Amoxicillin-clavulanate, tetracycline; Thuốc kháng nấm: Ketoconazole; Thuốc điều trị ung thư: Methotrexate, cyclophosphamide;
– Độc chất tự nhiên và công nghiệp: Nấm độc Amanita phalloides; Carbon tetrachloride, phospho hữu cơ, aflatoxin.
– Viêm gan vi rút cấp: Vi rút A, B, C, E; đặc biệt viêm gan E ở phụ nữ mang thai có nguy cơ gây suy gan tối cấp. Vi rút Herpes Simplex (HSV), Cytomegalovirus (CMV), Epstein-Barr Virus (EBV): Gây viêm gan nặng ở người suy giảm miễn dịch.
– Viêm gan tự miễn: Xảy ra khi hệ miễn dịch tấn công các tế bào gan, có thể dẫn đến suy gan nếu không điều trị kịp thời bằng corticosteroids.
– Bệnh chuyển hóa bẩm sinh: Bệnh Wilson (rối loạn chuyển hóa đồng) gây tích tụ độc trong gan; Thiếu alpha-1 antitrypsin: Gây tổn thương gan và phổi.
– Nguyên nhân mạch máu và tuần hoàn: Hội chứng Budd–Chiari: Tắc nghẽn tĩnh mạch gan gây ứ máu, hoại tử gan.
– Sốc kéo dài hoặc suy tim nặng: Giảm tưới máu gan gây hoại tử tế bào gan ở trung tâm tiểu thùy.
2.2. Suy gan mạn
– Viêm gan vi rút mạn tính: Viêm gan B (HBV), viêm gan C (HCV): Là nguyên nhân hàng đầu tại nhiều quốc gia châu Á và châu Phi, dẫn đến xơ gan và ung thư biểu mô tế bào gan.
– Xơ gan do rượu: Uống rượu lâu ngày gây gan nhiễm mỡ, viêm gan do rượu và xơ hóa tiến triển.
– Suy gan liên quan đến hội chứng chuyển hóa, béo phì, tiểu đường type 2.
– Bệnh đường mật: Xơ gan mật tiên phát, viêm đường mật xơ hóa tiên phát.
– Bệnh gan do rối loạn chuyển hóa di truyền: Hemochromatosis (thừa sắt), bệnh Wilson, thiếu hụt alpha-1 antitrypsin, bệnh gan do glycogen.
– Suy gan cấp trên nền suy gan mạn.
– Nhiễm trùng cấp tính: Nhiễm trùng huyết, viêm phúc mạc nguyên phát do vi khuẩn, viêm phổi, nhiễm trùng tiết niệu.
– Xuất huyết tiêu hóa nặng: Do vỡ, giãn tĩnh mạch thực quản hoặc dạ dày, gây giảm thể tích tuần hoàn và tổn thương gan thứ phát.
– Tái hoạt động vi rút viêm gan: Đợt cấp của HBV mạn hoặc đồng nhiễm các vi rút khác trên nền HBV/HCV.
– Sử dụng rượu quá mức: Đợt cấp của viêm gan do rượu trên nền xơ gan.
– Dùng thuốc gây độc gan hoặc can thiệp y khoa không phù hợp: Dùng thuốc kháng viêm, kháng sinh độc gan không kiểm soát, thủ thuật gây mất ổn định huyết động.
3. Triệu chứng và biến chứng suy gan
3.1. Triệu chứng
– Vàng da, vàng mắt: Là dấu hiệu điển hình, phổ biến nhất của suy gan, xuất hiện do gan không còn khả năng liên hợp và bài tiết bilirubin. Mức độ vàng da tương ứng với tăng bilirubin toàn phần và trực tiếp trong huyết thanh.
– Phù: Thường phù mềm, ấn lõm, xuất hiện ở chi dưới, do giảm tổng hợp albumin (giảm áp lực keo huyết tương) và tăng giữ muối, nước.
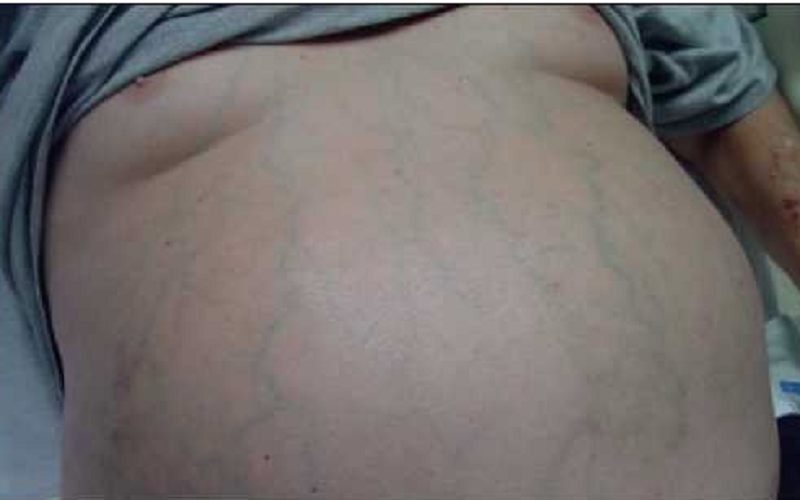
– Cổ trướng: Là sự tích tụ dịch trong khoang màng bụng, do phối hợp giữa giảm albumin máu và tăng áp lực tĩnh mạch cửa. Dịch cổ trướng thường là dịch thấm hoặc dịch tiết thấp albumin.
– Bệnh não gan: Là hậu quả của sự tích tụ các chất độc thần kinh (đặc biệt là ammoniac) mà gan không còn khả năng chuyển hóa. Biểu hiện lâm sàng đa dạng, từ rối loạn hành vi nhẹ, lơ mơ, mất định hướng, đến hôn mê gan.
– Rối loạn đông máu: Do gan mất khả năng tổng hợp các yếu tố đông máu. Biểu hiện: chảy máu cam, bầm tím tự nhiên, xuất huyết dưới da, kéo dài thời gian đông máu. INR ≥1,5 là tiêu chí quan trọng để chẩn đoán suy gan cấp.
– Hội chứng gan – thận: Là biến chứng nặng, đặc trưng bởi suy thận chức năng trên nền tổn thương gan nặng, trong khi cấu trúc thận vẫn bình thường.
– Tăng áp lực tĩnh mạch cửa và biến chứng: Tăng áp cửa là hậu quả của xơ hóa gan làm cản trở dòng máu qua hệ thống cửa, các biểu hiện gồm:
– Giãn tĩnh mạch thực quản, dạ dày: Có nguy cơ cao vỡ gây xuất huyết tiêu hóa trên, biểu hiện bằng nôn ra máu, đi ngoài phân đen.
– Lách to: Gây giảm tiểu cầu do cường lách.
– Tuần hoàn bàng hệ: Xuất hiện các tuần hoàn phụ trên bụng.
3.2. Biến chứng
– Bệnh não gan: Là biến chứng thần kinh do gan mất khả năng thải độc, nhất là ammoniac. Bệnh nhân có thay đổi tri giác từ nhẹ (rối loạn giấc ngủ, lơ mơ) đến nặng (hôn mê gan). Có thể tiến triển nhanh, kèm nguy cơ phù não.
– Phù não và tăng áp lực nội sọ: gặp trong suy gan tối cấp, là biến chứng gây tử vong hàng đầu trong suy gan cấp. Dấu hiệu: tăng phản xạ, đồng tử giãn, thay đổi tri giác nhanh, mạch chậm, huyết áp tăng.
– Hội chứng gan-thận: suy thận chức năng trên nền xơ gan hoặc suy gan cấp. Cơ chế là do giảm tưới máu thận do co mạch nội tạng và giãn mạch ngoại biên, thường gặp trong suy gan cấp trên nền mạn làm tiên lượng xấu hơn.
– Rối loạn đông máu và xuất huyết: do gan không tổng hợp đủ yếu tố đông máu gây kéo dài PT, tăng INR, giảm tiểu cầu. Nguy cơ xuất huyết tiêu hóa, chảy máu tự phát dưới da, niêm mạc.
– Giãn tĩnh mạch thực quản và xuất huyết tiêu hóa gặp chủ yếu trong suy gan mạn và suy gan cấp trên nền mạn, có thể gây xuất huyết tiêu hóa ồ ạt.
– Nhiễm trùng: bệnh nhân suy gan dễ bị nhiễm trùng do suy giảm miễn dịch. Thường gặp: viêm phúc mạc tiên phát, viêm phổi, nhiễm trùng tiết niệu, nhiễm khuẩn huyết, cần phát hiện sớm và điều trị tích cực bằng kháng sinh.
– Hạ đường huyết: do gan giảm dự trữ glycogen và kém tân tạo glucose, cần theo dõi sát và truyền glucose tĩnh mạch khi cần.
– Toan chuyển hóa, rối loạn điện giải: thường gặp hạ natri máu, tăng kali, toan chuyển hoá. Làm nặng tình trạng bệnh não gan và tăng nguy cơ tử vong.
4. Chẩn đoán Suy gan
4.1. Chẩn đoán lâm sàng
Dựa vào các triệu chứng đã mô tả ở trên.
4.2. Chẩn đoán xét nghiệm
– AST và ALT là hai enzym tăng cao trong tổn thương gan cấp tính. ALT thường đặc hiệu hơn cho gan, AST có thể tăng trong tổn thương cơ tim hoặc cơ vân. Trong suy gan nặng, men gan có thể trở về bình thường do tế bào gan bị hoại tử quá nhiều, không còn tiết enzym.
– Bilirubin toàn phần và trực tiếp: Tăng trong suy gan do giảm khả năng liên hợp và bài tiết bilirubin. Mức bilirubin ≥10 mg/dL gợi ý suy gan nặng.
– Phosphatase kiềm (ALP) và Gamma-glutamyl transferase (GGT): Tăng khi có tổn thương đường mật trong gan (tắc mật, viêm đường mật).
– Ammoniac máu: Tăng cao trong bệnh não gan, do gan mất khả năng chuyển hóa amoniac thành urê.
– Đánh giá chức năng đông máu:
+ INR : Là chỉ số đánh giá tổng hợp khả năng đông máu của gan. INR ≥ 1,5 là tiêu chuẩn chẩn đoán suy gan cấp. Giá trị INR có ý nghĩa tiên lượng và hướng dẫn truyền huyết tương khi chảy máu.
+ Thời gian prothrombin (PT): Kéo dài khi gan giảm tổng hợp yếu tố đông máu phụ thuộc vitamin K.
+ Tiểu cầu : Giảm do cường lách (tăng áp cửa) hoặc ức chế tủy.
– Albumin huyết thanh: Thường giảm trong suy gan mạn do gan giảm tổng hợp protein. Mức albumin < 2,5 g/dL phản ánh mức độ mất bù và có liên quan đến phù, cổ trướng.
– Nhiễm toan chuyển hóa, giảm oxy máu.
– Siêu âm bụng – Doppler mạch máu gan: Đánh giá kích thước gan, xơ gan, cổ trướng, tuần hoàn bàng hệ. Doppler khảo sát dòng máu tĩnh mạch cửa, tĩnh mạch gan, động mạch gan: Giúp phát hiện tăng áp cửa, huyết khối tĩnh mạch cửa, tắc tĩnh mạch gan.
– CT scan bụng có cản quang: Đánh giá cấu trúc gan, mức độ xơ hóa, khối u gan, huyết khối tĩnh mạch cửa, dịch cổ trướng. Có giá trị cao trong phân tích nguyên nhân biến chứng và hướng dẫn can thiệp.
– MRI gan: Có giá trị trong phát hiện khối u nhỏ và tổn thương đường mật. MRI với chất tương phản đặc hiệu giúp phân biệt tổn thương lành, ác tính.
– Các xét nghiệm chuyên biệt khác (nếu nghi ngờ nguyên nhân cụ thể).
– Alpha-1 antitrypsin định lượng: khi nghi thiếu hụt A1AT.
– Kháng thể ANA, ASMA, anti-LKM, IgG: trong viêm gan tự miễn.
– HBsAg, anti-HCV, HBV-DNA, HCV-RNA: để xác định viêm gan vi rút mạn hoặc tái hoạt động.
– Cấy máu, dịch báng nếu nghi nhiễm trùng gây suy gan cấp trên nền mạn.
Chẩn đoán suy gan dựa trên sự phối hợp giữa lâm sàng và xét nghiệm đặc trưng, cần loại trừ các nguyên nhân khác có thể gây rối loạn chức năng gan tạm thời hoặc không đặc hiệu. Đồng thời, cần phân loại chính xác thể bệnh để có hướng xử trí và tiên lượng phù hợp.
5. Điều trị
– Nguyên tắc chung điều trị là tập trung vào ba mục tiêu:
+ Xử trí nguyên nhân gây suy gan (đặc biệt trong suy gan cấp có thể hồi phục được nếu điều trị kịp thời).
+ Hỗ trợ chức năng gan và các cơ quan khác để duy trì sự sống, giúp cơ thể có thời gian phục hồi hoặc chờ ghép gan.
+ Phòng ngừa và điều trị biến chứng, bao gồm bệnh não gan, rối loạn đông máu, nhiễm trùng, hội chứng gan-thận, phù não…
Ngoài ra, cần theo dõi sát diễn biến lâm sàng và các chỉ số cận lâm sàng: Tri giác, huyết động (huyết áp, mạch), cân bằng dịch, điện giải, đông máu (INR, PT, tiểu cầu), chức năng thận, chỉ số ammoniac, lactate.
– Điều trị nguyên nhân
+ Ngộ độc paracetamol: sử dụng N-acetylcysteine càng sớm càng tốt, hiệu quả cao nếu dùng trong vòng 8–10 giờ đầu sau khi uống.
+ Viêm gan virus cấp (HBV, HSV): dùng thuốc kháng virus sớm (ví dụ: tenofovir, entecavir, acyclovir…).
+ Viêm gan tự miễn: có thể cân nhắc dùng corticosteroids nếu không có chống chỉ định và xác định được chẩn đoán sớm.
+ Hội chứng Wilson cấp: trao đổi huyết tương hoặc ghép gan.
– Hỗ trợ chức năng gan: Lọc máu hấp phụ.
– Điều trị biến chứng: Bệnh não gan, rối loạn đông máu, hội chứng gan-thận, dự phòng và điều trị nhiễm khuẩn.
– Ghép gan là biện pháp duy nhất mang tính quyết định cứu sống trong nhiều trường hợp suy gan cấp hoặc suy gan cấp trên nền mạn nặng không hồi phục.
– Hỗ trợ toàn thân:
+ Dinh dưỡng: nên cung cấp đủ năng lượng (25–30 kcal/kg/ngày), ưu tiên đạm thực vật khi có bệnh não gan.
+ Chăm sóc đặc biệt: nằm hồi sức, phòng ngừa loét, tắc tĩnh mạch, kiểm soát đường huyết.
– Theo dõi sát các chỉ số huyết động, tri giác, nước tiểu, khí máu.
6. Phòng bệnh
Phòng ngừa bệnh lý suy gan đóng vai trò rất quan trọng trong việc giảm thiểu nguy cơ mắc bệnh và ngăn chặn sự tiến triển đến các giai đoạn nặng. Các biện pháp phòng ngừa bao gồm:
– Tiêm phòng viêm gan A và B: Viêm gan do virus là một trong những nguyên nhân chính gây suy gan cấp và mạn. Việc tiêm vắc xin phòng ngừa viêm gan A và B giúp bảo vệ cơ thể trước các nguy cơ lây nhiễm. Đặc biệt, viêm gan B có thể tiến triển thành xơ gan và ung thư gan nếu không được kiểm soát đúng cách.
– Tránh sử dụng thuốc không kê đơn gây độc gan: Một số thuốc có thể gây tổn thương gan nếu sử dụng quá mức hoặc không đúng cách. Ví dụ paracetamol khi sử dụng quá liều là nguyên nhân chính gây suy gan cấp. Do đó, cần tránh lạm dụng thuốc và chỉ sử dụng khi có chỉ định của bác sĩ.
– Kiểm soát nghiện rượu: Việc giảm thiểu rượu bia giúp bảo vệ gan khỏi các tổn thương không hồi phục. Các bệnh nhân có thói quen uống rượu nên được tư vấn và hỗ trợ để kiểm soát tình trạng này.
– Sàng lọc sớm và điều trị bệnh gan mạn: Các bệnh lý gan mạn như viêm gan vi rút (HBV, HCV), xơ gan, và gan nhiễm mỡ không do rượu có thể dẫn đến suy gan nếu không được phát hiện và điều trị kịp thời. Việc khám định kỳ, đặc biệt ở những bệnh nhân có yếu tố nguy cơ cao, giúp phát hiện sớm bệnh và áp dụng các biện pháp điều trị hiệu quả.
– Theo dõi định kỳ với bệnh nhân có yếu tố nguy cơ cao: Các đối tượng có yếu tố nguy cơ cao, bao gồm người có tiền sử gia đình mắc bệnh gan, người nhiễm vi rút viêm gan, người nghiện rượu hoặc người béo phì, nên được theo dõi sức khỏe gan định kỳ. Việc phát hiện sớm các dấu hiệu tổn thương gan sẽ giúp điều trị kịp thời, ngăn ngừa suy gan và các biến chứng nguy hiểm.
Tác giả bài viết:
TS. Nguyễn Triệu Vân
Bác sĩ cao cấp, cố vấn chuyên môn của Napharco.
CÔNG TY TNHH DƯỢC PHẨM NAPHARCO
Địa chỉ: Đường D1, Khu công nghiệp Yên Mỹ II, Thị trấn Yên Mỹ, Huyện Yên Mỹ, Tỉnh Hưng Yên
Điện thoại: 02213.766.338
Hotline: 0916.953.559
Mail: napharcopharma.corp@gmail.com