BỆNH NẤM DA
Nấm da làm một bệnh da liễu phổ biến. Tuy không nguy hiểm đến tính mạng nhưng bệnh gây mất thẩm mĩ, làm cho người bệnh thiếu tự tin khi giao tiếp và cũng có một số biến chứng nguy hiểm cần đề phòng.
Nội dung
1. Khái niệm về nấm da
Nấm da là tình trạng nhiễm trùng do vi nấm xâm nhập và phát triển trên da. Nấm da có thể xuất hiện ở hầu hết mọi vị trí trên cơ thể, kể cả móng, da đầu, tóc,…
Nấm sinh sôi bằng cách phát tán các bào tử vào môi trường, nhiều loại nấm có thể tồn tại và phát triển trong cơ thể sống. Thông thường trên bề mặt da có thảm vi sinh vật sinh sống cộng sinh, trong đó có vi nấm. Ở điều kiện bình thường, vi nấm thường không gây bệnh. Tuy nhiên, trong một số điều kiện thuận lợi (ẩm ướt, vệ sinh kém, chấn thương, sử dụng kháng sinh tại chỗ lâu dài, suy giảm miễn dịch,…) vi nấm có thể phát triển quá mức, gây bệnh cho da.
Nấm phát triển mạnh trong môi trường ẩm ướt và nhiệt độ ấm, nên những vùng da đổ nhiều mồ hôi, ẩm ướt như nách, bẹn, bàn chân,… thường có nguy cơ nhiễm nấm cao hơn. Nấm da thường có biểu hiện dưới dạng mảng đỏ hoặc trắng ở da, đôi khi sẫm màu và gây ngứa, châm chích, nhất là khi vận động ra nhiều mồ hôi. Nấm da có thể xuất hiện ở tất cả mọi người, tuy nhiên, những người có hệ miễn dịch suy yếu có nguy cơ mắc nấm da cao hơn. Ví dụ, người mắc tiểu đường, HIV/AIDS, đang điều trị ung thư,…
2. Nguyên nhân bệnh nấm da
Dưới đây là một số nguyên nhân gây nấm da phổ biến:
– Tiếp xúc trực tiếp vùng da nhiễm nấm của chính mình hoặc người khác.
– Tiếp xúc với động vật mang nấm, đặc biệt thú cưng như chó, mèo…
– Dùng chung vật dụng với người nhiễm nấm như lược, khăn tắm, quần áo,…
– Vệ sinh cá nhân kém.
– Sống, làm việc trong môi trường ẩm ướt, nhiệt độ cao, thuận lợi cho nấm phát triển và lây lan.
– Người có hệ miễn dịch yếu như trẻ em, người già, người bệnh tiểu đường, HIV/AIDS, đang điều trị ung thư…
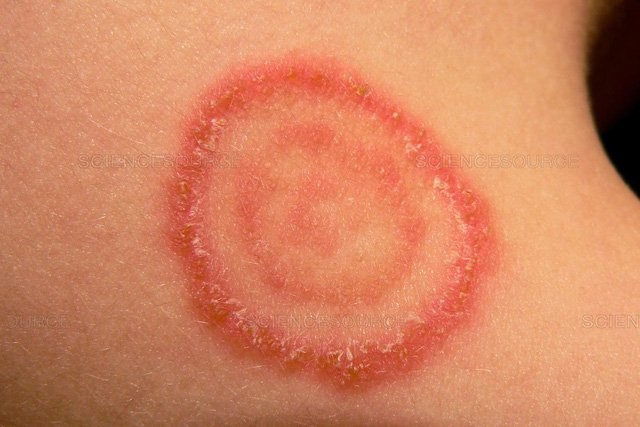
3. Đối tượng nguy cơ bị nấm da
Một số nhóm đối tượng có nguy cơ cao bị nhiễm nấm da do các yếu tố sinh hoạt, sức khỏe hoặc môi trường. Dưới đây là những nhóm người dễ bị nấm da:
– Người có hệ miễn dịch suy giảm như nhiễm HIV/AIDS, tiểu đường, đang dùng thuốc ức chế miễn dịch (như corticoid hoặc thuốc chống đào thải tạng ghép) có nguy cơ nhiễm nấm cao hơn.
– Người có thói quen vệ sinh kém, đặc biệt không tắm rửa thường xuyên, mặc quần áo ướt, khi đổ mồ hôi không thay quần áo, hoặc không lau khô người sau khi tắm,… tạo điều kiện thuận lợi cho nấm phát triển.
– Người làm việc trong môi trường ẩm ướt, thường xuyên đổ mồ hôi như vận động viên, lao động nặng, sống ở vùng có khí hậu ẩm,…
– Người mắc bệnh da mạn tính như chàm, vảy nến, viêm da,…
– Người sử dụng chung vật dụng cá nhân với người bị nhiễm nấm.
– Người béo phì thường có nhiều nếp gấp da và hay đổ mồ hôi, tạo điều kiện cho nấm phát triển.
– Người mang giày dép, quần áo không thoáng khí trong thời gian dài.
4. Triệu chứng
Dấu hiệu bị nấm da phổ biến bao gồm:
– Ngứa: Vùng da bị nhiễm thường rất ngứa, đặc biệt khi ra mồ hôi.
– Thay đổi màu sắc da: Vùng da nhiễm nấm thường đổi màu, có thể màu đỏ, màu trắng hoặc nâu, thường nổi bật so với vùng da xung quanh.
– Phát ban: Xuất hiện các vùng da có vảy hoặc bong tróc, thường có viền rõ ràng, với bờ viền hơi nâng cao.
– Mụn nước hoặc mụn mủ: Một số loại nấm da có thể gây mụn nước hoặc mụn mủ nhỏ, đặc biệt là ở tay và chân, bẹn, nách…
– Dày sừng, biến đổi màu móng: Trong trường hợp nhiễm nấm vùng da dưới móng, móng có thể dày, dễ gãy và thay đổi màu sắc (thường là màu vàng, nâu hoặc đen).
– Mùi hôi: Một số trường hợp nhiễm nấm da, đặc biệt nấm chân có thể gây ra mùi hôi khó chịu.
– Rụng tóc: Khi nhiễm nấm ở da đầu có thể gây ra tình trạng rụng tóc.
Lưu ý, người bệnh có thể mắc nhiều triệu chứng nấm da cùng lúc tùy thuộc vào vị trí nhiễm và loại nấm.
5. Chẩn đoán
Chẩn đoán bệnh cần dựa vào các yếu tố dịch tễ, biểu hiện thương tổn trên lâm sàng và các xét nghiệm chẩn đoán nguyên nhân. Yếu tố dịch tễ như tiếp xúc với người bệnh bị nấm da, nấm móng, các yếu tố thuận lợi khác,… Tổn thương trên lâm sàng đã được mô tả ở trên. Các biện pháp, xét nghiệm chẩn đoán nguyên nhân bệnh nấm da có thể sử dụng như:
– Soi đèn chuyên dụng (Đèn Wood): Biện pháp đơn giản, hướng dẫn người bệnh vào buồng tối, chiếu đèn Wood với tia cực tím, cách da đầu khoảng 15 – 30 cm, có thể thấy hình ảnh sợi tóc màu xanh trắng đục nếu bị nhiễm vi nấm T.schoenleinii, hoặc màu xanh vàng sáng nếu bị nhiễm vi nấm M.audouinii, M.canis, M.ferrugineum,…
– Cạo tổn thương da, tóc, móng,… nhuộm soi: Thường sử dụng kali hydroxit (KOH) với nồng độ từ 10 – 20%. Ưu điểm kết quả thường nhanh chóng, chi phí thấp và có thể áp dụng tại nhiều cơ sở y tế, trên hình ảnh nhuộm soi thấy các sợi nấm phân đoạn, cần chú ý phân biệt với nấm Candida. Tuy nhiên phường pháp này cần được lấy bệnh phẩm đúng cách. Kinh nghiệm và kỹ thuật nhuộm soi của kỹ thuật viên cũng là yếu tố ảnh hưởng đến kết quả xét nghiệm. Với các tổn thương nấm da, nên lấy bệnh phẩm tại vị trí viền thương tổn của các mảng bám, với tổn thương nấm da có mụn nước, mụn mủ, nên lấy bệnh phẩm ở vùng mái của các mụn nước,…
– Nuôi cấy và phân lập vi nấm: Môi trường thường được sử dụng là môi trường Sabouraud ở nhiệt độ phòng, tuy nhiên thời gian trả kết quả thường lâu, có thể kéo dài từ 1 – 3 tuần.
– Phản ứng PCR: Kỹ thuật hiện đại, đắt tiền, không sẵn có tại nhiều cơ sở y tế, mục đích giúp phát hiện DNA của vi nấm gây bệnh, thời gian trả kết quả thường sau 1 – 2 ngày. Đây là kỹ thuật mới, hứa hẹn nhiều ưu điểm trong tương lai, đặc biệt với bệnh nấm móng.
– Mô bệnh học: Thường được chỉ định trong một số trường hợp khó chẩn đoán, hoặc trong 1 số trường hợp nấm móng. Bệnh phẩm thường được nhuộm PAS, có độ nhạy và độ đặc hiệu cao.
– Một số các thử nghiệm khác như nuôi cấy vi nấm trên môi trường Dermatophute (DTM) hoặc sử dụng kính hiển vi huỳnh quang đã chứng minh hiệu quả trong một số nghiên cứu.
Cần chẩn đoán phân biệt bệnh nấm da với một số thương tổn tại da, tóc, móng,… như viêm da, móng do vi khuẩn; các bệnh lý gây rụng tóc khác như một số bệnh tự miễn, …; viêm nang lông lan tỏa; loạn dưỡng móng; …
6. Điều trị
Việc điều trị nấm da cần được tiến hành tại các cơ sở y tế chuyên khoa Da liễu, nơi có cơ sở vật chất phù hợp, thầy thuốc có kinh nghiệm, có đủ thuốc và có các phòng xét nghiệm chẩn đoán và theo dõi điều trị đầy đủ.
– Nguyên tắc điều trị: Sử dụng thuốc kháng nấm liên tục và đủ liều lượng, đủ thời gian, đa số là sử dụng thuốc điều trị nấm tại chỗ, trường hợp nhiễm trùng lan rộng, khó điều trị tại chỗ có thể chỉ định thuốc kháng nấm đường uống; kết hợp các yếu tố vệ sinh và chăm sóc tại chỗ; tuân thủ điều trị và áp dụng các biện pháp phòng bệnh nhằm hạn chế lây bệnh cho người khác;…
Một số nhóm thuốc có thể chỉ định như:
+ Thuốc mỡ: Benzosali, thuốc kháng nấm tại chỗ như miconazole, clotrimazole, ketoconazole,…;
+ Thuốc uống: Griseofulvin, terbinafine (là thuốc được đánh giá tốt trong điều trị nấm da, đặc biệt là nấm móng), nhóm Azole như, Itraconazole, Fluconazole … ;
+ Thuốc nước như ASA, BSI,…
+ Cần chú ý tác dụng phụ của các thuốc kháng nấm trên các cơ quan khác khi sử dụng trong thời gian dài.
Thời gian điều trị phụ thuộc vào tổn thương và cá thể người bệnh, có thể kéo dài từ 7 ngày đến 12 tuần.
Phác đồ với nấm da đầu: có thể chỉ định terbinafine 250 mg/ngày với thời gian điều trị khoảng 4 tuần, itraconazole 100mg/ngày với thời gian điều trị khoảng 4 tuần, griseofulvin 500mg/ngày trong khoảng 6 – 8 tuần, kết hợp với điều trị tại chỗ.
Phác đồ điều trị với nấm da: Trường hợp nhẹ có thể sử dụng thuốc bôi tại chỗ, tổn thương da rộng và nhiều hơn có thể chỉ định thuốc bôi tại chỗ kết hợp thuốc chống nấm đường uống như Itraconazole 200 mg/ngày trong 1 – 2 tuần, Terbinafine 250 mg/ngày trong 2 – 4 tuần, griseofulvin 500mg/ngày trong khoảng 4 – 6 tuần.
– Điều trị nấm móng:
+ Chỉ định thuốc chống nấm tại chỗ và đường uống, phối hợp với một số biện pháp điều trị khác như điều trị bằng laser, phẫu thuật,…
+ Chỉ định terbinafine 250 mg/ngày trong 6 tuần với nấm móng tay và 12 tuần với nấm móng chân, kết hợp với điều trị tại chỗ như Efinaconazole, Tavaborole, Ciclopriox,… Itraconazole là lựa chọn thay thế cho Terbinafine với liều dùng 100 mg x 2 lần/ngày trong 6 tuần với nấm móng tay, trong 12 tuần với nấm móng chân hoặc chỉ định liều ngắt quãng 200 mg x 2 lần/ngày x 1 tuần/tháng trong 2 tháng với nấm móng tay, trong 3 tháng với nấm móng chân.
+ Một số thuốc kháng nấm thay thế khác như Fluconazole, Griseofulvin, Posaconazole,… có hiệu quả trong một số nghiên cứu. Ketoconazole không được khuyến cáo trong điều trị nấm móng do nhiều tác dụng phụ và tương tác thuốc.
+ Phẫu thuật cắt bỏ móng trong trường hợp người bệnh không đáp ứng với điều trị nội khoa.
– Cần tư vấn người bệnh tuân thủ điều trị và áp dụng các biện pháp phòng bệnh để tránh tái phát sau điều trị. Các liệu pháp kháng nấm dự phòng tái phát còn tranh cãi.
7. Phòng bệnh nấm da
Dưới đây là một số phương pháp phòng ngừa nấm da:
– Tắm sạch sẽ, mặc quần áo khô thoáng sau khi vận động. Tránh để da ẩm ướt, thường xuyên vệ sinh, thay giày dép.
– Hạn chế tiếp xúc da trực tiếp với các thiết bị, vật dụng thể thao có nhiều người sử dụng hoặc có mồ hôi của người khác (như máy tập luyện trong phòng gym).
– Giặt sạch, phơi khô quần áo, tránh mặc quần áo ẩm ướt hoặc gây bí da.
– Cắt móng tay, chân thường xuyên, giữ kẽ móng sạch sẽ.
– Mặc quần áo bảo hộ, găng tay, bốt, khẩu trang,… khi làm việc trong môi trường nhiều độ ẩm và đất.
– Điều trị bệnh gây suy giảm miễn dịch như tiểu đường, béo phì.
Tác giả bài viết:
TS. Nguyễn Triệu Vân
Bác sĩ cao cấp, cố vấn chuyên môn của Napharco.
CÔNG TY TNHH DƯỢC PHẨM NAPHARCO
Địa chỉ: Đường D1, Khu công nghiệp Yên Mỹ II, Thị trấn Yên Mỹ, Huyện Yên Mỹ, Tỉnh Hưng Yên
Điện thoại: 02213.766.338
Hotline: 0916.953.559
Mail: napharcopharma.corp@gmail.com