BỆNH ĐAU TUỶ XƯƠNG
Đau tuỷ xương là một bệnh ác tính của máu và cơ quan tạo máu, với đặc trưng là sự tăng sinh không kiểm soát được của một loại tế bào bạch cầu trong máu (tế bào plasmo). Hãy tìm hiểu về bệnh Đau tuỷ xương qua bài viết sau đây.
1. Khái niệm về bệnh Đau tuỷ xương
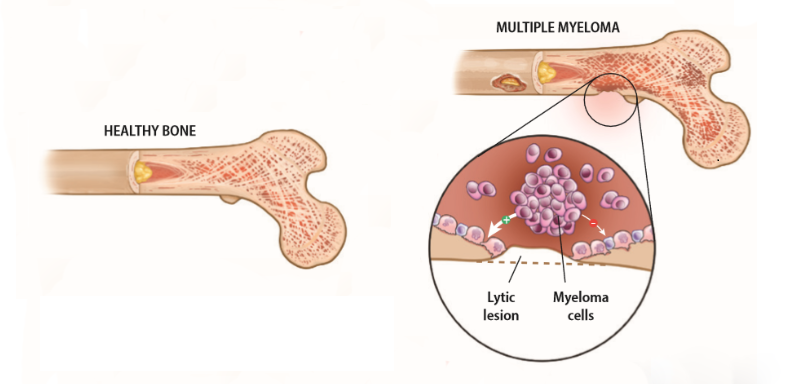
Đau tuỷ xương (Multiple Myeloma, Kahler) là một bệnh máu ác tính. Đặc trưng của bệnh là sự tăng sinh không kiểm soát, tích luỹ tế bào ác tính dòng plasmo trong tuỷ xương và một số cơ quan khác, dẫn đến việc tăng sản xuất các kháng thể đơn dòng trong máu gây phá huỷ xương, tạo thành nhiều ổ tiêu xương dẫn đến gãy xương bệnh lý, rối loạn chức năng nhiều cơ quan: suy thận, thiếu máu, suy giảm miễn dịch…
Theo thống kê, bệnh đau tuỷ xương chiếm khoảng 1,8% trong tổng số các bệnh ung thư nói chung và 18% của các khối u ác tính về huyết học ở Mỹ. Tại Viện Huyết học – Truyền máu Trung ương, mỗi năm có khoảng 150 ca bệnh được phát hiện mới và khoảng 700 – 800 người bệnh được theo dõi điều trị bệnh ngoại trú.
Đau tuỷ xương thường gặp ở người lớn tuổi (trên 65 tuổi). Tuổi càng cao thì nguy cơ mắc bệnh càng tăng lên. Tỷ lệ gặp ở nam giới nhiều hơn nữ giới.
2. Nguyên nhân gây bệnh
Cho đến nay, nguyên nhân gây bệnh đau tuỷ xương vẫn chưa được xác định rõ ràng. Tuy nhiên, một số yếu tố có thể làm tăng khả năng mắc bệnh như tiếp xúc với tia xạ, tiếp xúc với hoá chất dài ngày…. Ngày nay, bằng các phương pháp xét nghiệm di truyền và sinh học phân tử, các nhà khoa học đã xác định được các đột biến gen là nguyên nhân gây ra bệnh đau tuỷ xương.
Nội dung
3. Triệu chứng của bệnh
Các triệu chứng lâm sàng của bệnh rất phong phú và đa dạng. Người bệnh có thể thấy đau xương, đau thắt lưng, mệt mỏi và nhiễm trùng thường xuyên (do ảnh hưởng đến khả năng miễn dịch của cơ thể). Tuy nhiên, các triệu chứng này cũng có thể gặp ở nhiều bệnh khác như: viêm khớp, thoát vị đĩa đệm, suy thận mạn tính… Ngoài ra một số người không có biểu hiện lâm sàng. Do đó, sẽ có nhiều người bệnh có thể chưa được chẩn đoán chính xác và điều trị tại nhiều chuyên khoa khác nhau trước khi được chẩn đoán là đau tuỷ xương.
Những biểu hiện lâm sàng đặc trưng của bệnh là tình trạng đau xương, thiếu máu, suy thận. Đó là những tín hiệu dễ nhận biết để nghi ngờ bệnh đau tuỷ xương. Khi đó cần phối hợp làm các xét nghiệm để chẩn đoán và điều trị kịp thời cho bệnh nhân.
- Khoảng 80% người bệnh có biểu hiện đau xương. Đau xương có thể gặp ở bất kỳ xương nào trên cơ thể. Tuy nhiên, hay gặp nhất là đau xương vùng lưng, xương sườn và vùng xương chậu. Bệnh nhân có thể có biểu hiện loãng xương toàn thân, gãy xương tự nhiên hoặc sau chấn thương nhẹ (gọi là gãy xương bệnh lý), hoặc xuất hiện các khối u trong xương.
- Khoảng 70% người bệnh thiếu máu tại thời điểm chẩn đoán, thiếu máu ở các mức độ khác nhau, thiếu máu dẫn đến tình trạng mệt mỏi, hoa mắt, chóng mặt, choáng váng.
- Có khoảng 20% người bệnh có biểu hiện suy thận, trong đó 10% người bệnh mới chẩn đoán suy thận nặng cần chạy thận nhân tạo.
- Khoảng 15 – 20 % người bệnh có táo bón, buồn nôn; đa niệu, loạn thần, hôn mê, rối loạn nhịp tim do tăng can xi máu.
- Biểu hiện thần kinh: Chèn ép rễ – tuỷ sống; bệnh lý thần kinh ngoại biên; thâm nhiễm thần kinh trung ương.
- Biến chứng nặng: khối u chèn ép tủy sống (chiếm khoảng 10%), chẩn đoán dựa vào việc chụp cộng hưởng từ (MRI).
- Nhiễm trùng tái diễn, đây là nguyên nhân chính gây tử vong.
- Khó thở, có những cơn thiếu máu cơ tim thoáng qua, huyết khối tĩnh mạch sâu, chảy máu võng mạc, mũi do tăng độ quánh máu.
Bên cạnh các triệu chứng lâm sàng, người bệnh cần làm xét nghiệm tuỷ xương (tuỷ đồ), sinh hoá, điện di protein huyết thanh và nước tiểu/24h, chẩn đoán hình ảnh và một số xét nghiệm chuyên sâu khác.
4. Chẩn đoán bệnh
4.1. Lâm sàng
– Thiếu máu: Khoảng 70% người bệnh mới chẩn đoán có thiếu máu.
– Tổn thương xương: Khoảng 60%; biểu hiện: Đau xương, gãy xương và u xương.
– Suy thận: Chiếm 20%, trong đó khoảng 10% người bệnh mới chẩn đoán có suy thận nặng cần phải chạy thận nhân tạo.
– Tăng can xi máu: người bệnh có biểu hiện táo bón, buồn nôn, suy thận…
– Bệnh lý thần kinh: có 3 loại tổn thương thường gặp: chèn ép rễ – tuỷ sống, bệnh lý thần kinh ngoại biên, thâm nhiễm thần kinh trung ương.
– Nhiễm trùng: nhiễm trùng tái diễn, bị đi bị lại.
– Tăng độ quánh máu: khó thở, xuất huyết võng mạc, chảy máu mũi…
4.2. Cận lâm sàng
– Xét nghiệm tủy xương:
+ Tăng tỷ lệ tế bào dòng plasmo. Ngoài ra, có thể thấy tăng tế bào hủy cốt bào, giảm tạo cốt bào; hình ảnh rối loạn sinh tủy thứ phát…
+ Xét nghiệm FISH (fluorescence in situ hybridization – Lai huỳnh quang tại chỗ): Phát hiện các tổn thương t(14;16), t(11;14), t(6;14), t(4;14), t(14;20) và del 13; del 17…
+ Phân tích dấu ấn miễn dịch (immunophenotypic): Điển hình CD138+, CD56+; có khoảng 20% có CD20+.
+ Sinh thiết mô, nhuộm hóa mô miễn dịch, chẩn đoán u tương bào (khi có u).
– Điện di protein huyết thanh và điện di nước tiểu: Phát hiện protein đơn dòng; điện di miễn dịch phát hiện thành phần đơn dòng của các chuỗi nặng và nhẹ.
– Xét nghiệm sinh hoá: Có thể có: Tăng protid máu toàn phần; giảm albumin; tăng globulin, β2-microglobulin, creatinine và can xi huyết thanh. Định lượng globulin miễn dịch IgG, IgA, IgM và đo chuỗi nhẹ tự do trong huyết thanh và nước tiểu. Xét nghiệm protein Bence-Jone, định lượng protein nước tiểu/24h.
– Chẩn đoán hình ảnh:
+ Chụp X-quang xương (cột sống, xương chậu, xương sọ, xương sườn…): Có tổn thương tiêu xương, có hình ảnh đặc trưng như diềm bào chải.
+ Chụp cộng hưởng từ hoặc chụp cắt lớp vi tính: Có thể cần thiết trong những trường hợp có biểu hiện triệu chứng đau xương nhưng chụp X-quang không thấy tổn thương.
+Chụp PET/CT hoặc PET/MRI: Phát hiện những tổn thương mới, tổn thương ngoài tuỷ hoặc chèn ép tuỷ sống.
4.3. Tiêu chuẩn chẩn đoán: Các xét nghiệm trên cho phép chẩn đoán các thể bệnh Đau tủy xương theo hiệp hội Đau tủy xương quốc tế năm 2009, gồm:
– Bệnh lý gamma đơn dòng có ý nghĩa không xác định (monoclonal gammopathy of undetermined significance: MGUS);
– Đau tủy xương tiềm tàng (smouldering multiple myeloma: SMM);
– Đau tủy xương có triệu chứng (multiple myeloma: MM).
5. Điều trị bệnh
Hiện nay, chưa có phương pháp điều trị khỏi bệnh đau tuỷ xương. Các phương pháp đang được áp dụng có thể giúp người bệnh đạt lui bệnh, trở về trạng thái “bình thường mới”. Người bệnh trở về sinh hoạt bình thường trong cộng đồng.
Với các tiến bộ của phương pháp điều trị và các thuốc đặc hiệu mới ra đời, người bệnh cao tuổi (70 – 80 tuổi hoặc hơn) vẫn có cơ hội điều trị đạt lui bệnh.
Điều trị đau tuỷ xương gồm hoá trị liệu kết hợp với thuốc. Người bệnh <65 tuổi (tới 70 tuổi nếu thể trạng bệnh tốt) có thể điều trị bằng ghép tế bào gốc tự thân nhằm đạt lui bệnh kéo dài. Đánh giá ghép tế bào gốc ưu tiên căn cứ vào thể trạng bệnh hơn tuổi của người bệnh.
Đối với người có khả năng ghép tế bào gốc tự thân, sau 3-4 chu kỳ điều trị hoá trị liệu sẽ tiến hành gạn tế bào gốc để ghép cho người bệnh.
Ở giai đoạn điều trị tấn công, tuỳ theo nhóm tiên lượng và khả năng có đủ các nhóm thuốc để có chiến lược lựa chọn phác đồ điều trị. Các nhóm thuốc thường kết hợp gồm: nhóm thuốc ức chế proteasome, điều hoà miễn dịch, kháng thể đơn dòng và corticoid.
Giai đoạn ghép tế bào gốc tự thân
- Phác đồ điều kiện hoá chuẩn: Melphalan (200 mg/ m2 tĩnh mạch). Liều melphalan cần được điều chỉnh theo mức độ suy thận.
- Sử dụng nguồn tế bào gốc máu ngoại vi là chính. Có thể truyền tươi hoặc được bảo quản âm sâu -196o
- Sau truyền tế bào gốc theo dõi mọc mảnh ghép và các biến chứng như nhiễm trùng, xuất huyết… Chăm sóc người bệnh theo chế độ chăm sóc cấp 1.
- Ghép tự thân hai lần: Được chỉ định ở người bệnh không đạt được lui bệnh một phần rất tốt sau ghép đầu tiên hoặc sau tái phát.
Chi phí ghép tế bào gốc tự thân phụ thuộc vào những vấn đề phát sinh trong quá trình ghép như nhiễm nấm, nhiễm khuẩn, phương pháp ghép TBG… Chi phí khoảng 100 – 200 triệu đồng/ca ghép.
Điều trị tái phát
Lựa chọn phác đồ điều trị tái phát phụ thuộc vào nhiều yếu tố như: tuổi, thể trạng người bệnh, các bệnh đi kèm, thể bệnh, hiệu quả và dung nạp của điều trị trước, số lần điều trị trước, các lựa chọn điều trị có sẵn còn lại và khoảng thời gian của lần điều trị gần nhất; yếu tố kinh tế của các phác đồ, sự thuận tiện trong điều trị… Ở những người bệnh trẻ tuổi tái phát, có thể chỉ định ghép tự thân lần hai.
Tác giả bài viết:
TS. Nguyễn Triệu Vân
Bác sĩ cao cấp, cố vấn chuyên môn của Napharco.
CÔNG TY TNHH DƯỢC PHẨM NAPHARCO
Địa chỉ: Đường D1, Khu công nghiệp Yên Mỹ II, Thị trấn Yên Mỹ, Huyện Yên Mỹ, Tỉnh Hưng Yên
Điện thoại: 02213.766.338
Hotline: 0916.953.559
Mail: napharcopharma.corp@gmail.com